Factores de Riesgo Asociados a Distocia de Trabajo de Parto
Autores:
Victoria Stefani Varela Orozco (1)
Resumen
La distocia de la labor de parto no tiene una incidencia reportada en la literatura, sin embargo, se reporta un 30-50% de cesáreas secundarias a su causa.
Hay múltiples variables que pueden contribuir a su aparición, factores demográficos como la edad materna y factores clínicos como el índice de masa corporal, posición fetal, edad gestacional, peso fetal estimado, analgesia epidural, inducción del trabajo de parto y corioamnioitis; que predisponen intervenciones médicas o quirúrgicas, sin embargo, es difícil dilucidar cuál es primero.
La distocia de trabajo de parto conlleva a resultados maternos adversos, por ejemplo; parto vaginal asistido, cesárea, acretismo placentario, desgarro vaginal y/o cervical, hemorragia post parto, morbilidad puerperal, ingreso a la unidad de cuidados intensivos y mayor tiempo de hospitalización; y neonatales, tales como leucomalacia periventricular, retinopatía de alto grado y hemorragia interventricular; generando un mayor impacto socioeconómico a nivel hospitalario.
Actualmemte se estudian otros factores de riesgo asociados a la aparición de esta complicación, como por ejemplo, la corioamnioítis histológica; la finalidad de este estudio es reportar cuáles son los factores de riesgo con mayor impacto sobre esta entidad nosológica.
Palabras clave: Distocia de trabajo de parto, factores de riesgo, resultados perinatales adversos.
Abstract
Labor dystocia has no reported incidence in the literature; however, it is reported to account for 30–50% of cesarean sections secondary to its cause.
Multiple variables can contribute to its occurrence, including demographic factors such as maternal age and clinical factors such as body mass index, fetal position, gestational age, estimated fetal weight, epidural analgesia, labor induction, and chorioamnioitis. These factors predispose to medical or surgical interventions; however, it is difficult to determine which comes first.
Labor dystocia leads to adverse maternal outcomes, such as assisted vaginal delivery, cesarean section, placental accreta, vaginal and/or cervical laceration, postpartum hemorrhage, puerperal morbidity, intensive care unit admission, and longer hospital stays; and neonatal outcomes, such as periventricular leukomalacia, high-grade retinopathy, and interventricular hemorrhage, generating a greater socioeconomic impact at the hospital level. Other risk factors associated with the development of this complication, such as histological chorioamnioitis, are currently being studied; the purpose of this study is to report which risk factors have the greatest impact on this disease.
Key words: Labor dystocia, risk factors, adverse perinatal outcomes.
Introducción
El trabajo de parto se define como las contracciones uterinas que producen borramiento y dilatación demostrables del cuello uterino.1
La distocia de la labor de parto o trastorno dinámico de trabajo de parto, definida como la prolongación o progresión lenta del trabajo de parto, se diagnóstica con los siguientes criterios:
Primer periodo del trabajo de parto:
- Falla para generar actividad uterina regular y modificaciones cervicales después de 24 hrs de administración de oxitocina endovenosa.2
- Pacientes con 6 centímetros de dilatación o más con ruptura de membranas sin cambios cervicales por más de 4 horas con actividad uterina regular o con infusión de oxitocina por más de 6 horas sin obtener actividad uterina regular.
- Segundo periodo del trabajo de parto:
- Falta de progresión en el descenso o rotación fetal igual o mayor a 4 horas en pacientes nulíparas con analgesia epidural, mayor a 3 horas en nulíparas sin analgesia epidural.
- Falta de progresión en el descenso o rotación fetal igual o mayor a 4 horas en pacientes multíparas con analgesia epidural, mayor a 2 horas en multíparas sin analgesia epidural. 2
Las anomalías del parto en la fase activa pueden clasificarse como trastornos de protracción (progreso más lento de lo normal) o trastornos de paro (cese completo del progreso).
El paro en fase activa se ha definido tradicionalmente como la ausencia de cambios cervicales durante 2 horas en presencia de contracciones uterinas adecuadas y dilatación cervical de al menos 4 cm.
La distocia de trabajo de parto es la causa más común de cesáreas realizadas durante el trabajo de parto activo.3, 4
Su diagnóstico no debe ser hecho antes de que se haya realizado una adecuada prueba de trabajo de parto.
El tratamiento de la distocia del trabajo de parto se limita al aumento de oxitocina seguido de parto por cesárea si persiste la dilatación cervical inadecuada. Sin embargo, aproximadamente el 12% de las mujeres no responde adecuadamente al aumento de oxitocina, lo que sugiere una variación en la fisiopatología subyacente de la distocia del trabajo de parto.
El trabajo de parto activo superior al percentil 97 se asoció particularmente con fiebre materna, transfusión post parto, desgarros perineales y parto por cesárea.5
El Colegio Americano de Obstetras y Ginecólogos y la Sociedad de Medicina Materno Fetal reconoció que el trabajo de parto avanza más lentamente de lo entendido convencionalmente y sugirió un enfoque en la refinación de la definición de distocia de trabajo de parto basada en la evidencia para abordar las tasas persistentemente altas de nacimientos por cesárea.5
La medición precisa de la actividad uterina tiene el potencial de comprender mejor la variación en la fisiopatología de la distocia de trabajo de parto, aclarar su definición e impulsar innovaciones para tratar la distocia y prevenir partos por cesárea innecesarios.
En mujeres que tuvieron partos por cesárea, disminuyó más la regularidad contráctil que en mujeres que tuvieron resolución del embarazo vía vaginal.
Factores de Riesgo
Hay múltiples variables que pueden contribuir a distocia de trabajo de parto, factores demográficos como la edad materna y factores clínicos como el índice de masa corporal, posición fetal, edad gestacional, peso fetal estimado, analgesia epidural, inducción del trabajo de parto y corioamnioitis; que predisponen intervenciones médicas o quirúrgicas. 6
Obesidad
La obesidad materna, particularmente en asociación con aumento excesivo de peso durante el embarazo o en la diabetes gestacional, aumenta el riesgo de macrosomia.
Las mujeres con sobrepeso y obesidad tienen fases de trabajo de parto más largas que una mujer con índice de masa corporal (IMC) normal.
Parturientas severamente obesas con un índice de masa corporal (IMC) ≥ 35 kg/m2 necesitaron 4 horas más para lograr un parto vaginal exitoso en comparación con las primíparas de peso normal y casi 6 horas más en comparación con las primíparas con bajo peso (IMC < 18,5 kg/m2).
La inducción con prostaglandinas es más larga y se prefiere el uso de misoprostol sobre la dinoprostona, así como mayores dosis de oxitocina para lograr actividad uterina regular. 7
Infección
La coriomnioitis histológica se define como la infiltración de las membranas fetales por leucocitos polimorfonucleares y ocurre con mucha más frecuencia que la infección clínica, es diagnosticada en 20% de los partos a término y en más del 50% de los partos pretérmino. 8
La inflamación del corioamnios y del cordón umbilical (funisitis) son las manifestaciones de la respuesta inmune materna y fetal en condición de infección intraamniótica, la evaluación patológica de la placenta es esencial para el diagnóstico definitivo. 9
La presencia de neutrófilos en el espacio intervelloso subcorial o debajo del corion en ausencia de inflamación en otra parte, debe ser reportada como subcorionitis. La acumulación parcheada de leucocitos polimorfonucleares en la fibrina subcoriónica y/o en la interfase coriodecidual representa una etapa temprana de la respuesta a la infección del líquido amniótico. 10
Este subtipo se clasifica en tres estadios acorde a la clasificación de Blac´s:
- Estadio I: Deciduitis, neutrófilos maternos están entre la decidua y el plato coriónico.
- Estadio II: Corionitis, los neutrófilos maternos se encuentran entre los tejidos conectivos del plato coriónico.
- Estadio III: Amnioitis, infiltración de neutrófilos en el amnios.
Infiltrado de linfocitos polimorfonucleares el área del subcorion (etapa I), infiltración del corion membrana (etapa II) e infiltración tanto del corion como de las membranas amnióticas (etapa III).11
En el I no se encontraron resultados meternos adversos, en el II, un aumento de morbilidad puerperal y el III se asoció a resolución vía abdominal y hospitalización prolongada.
La corioamnioitis histológica se asocia más comúnmente a una infección bacteriana intrauterina y puede coexistir con infiltración umbilical, que se asocia con activación endotelial, mecanismo clave en el desarrollo del daño orgánico. Los neonatos con funisitis corren mayor riesgo de sepsis neonatal y secuelas a largo plazo.12
La etapa leve se caracteriza por neutrófilos aislados, moderada por pequeños grupos de neutrófilos y la severa por la presencia de microabscesos neutrofílicos, que miden más de o igual a 10 x 20 neutrófilos en extensión y están presentes dentro de al menos tres focos, o con neutrófilos presentes como una banda contigua.13
Se ha demostrado que los niveles de IL-8 en líquido amniótico son un buen marcador para estimar la etapa de corioamnioitis histológica en el período prenatal.9
La IL-8 es una quimiocina que funciona como buen marcador proinflamatorio para corioamnioitis histológica, pero no para predecir funisitis.
La prueba rápida MMP-8 tiene una mejor especificidad que el ensayo rápido de IL-6 para identificar la corioamnionitis.
Se han realizado estudios que evalúan las características de trabajo de parto en pacientes con corioamnioitis clínica, en las cuales se observó una disminución de la contractilidad uterina y un aumento en la resolución de la gestación vía abdominal.2,7
Una posible etiología es la reducción del número de receptores de oxitocina en las células del miometrio uterino en el contexto de una condición proinfamatoria y el tipo de patógenos involucrados.13
Las pacientes con corioamnioitis tienen una respuesta uterina disminuida a la oxitocina.14
La detención de la dilatación se asocia con una mayor expresión de genes relacionados con la inflamación, elevación de interleucina 1 y fiebre.
La inflamación de la coriodecidua se asocia con la liberación de citoquinas inflamatorias como el factor de necrosis tumoral alfa (TNF-α) y la apoptosis del miometrio. 15, 16
Nulíparas a término con niveles séricos más altos de interleucina 1b (IL-b) y TNF-α tardaron más en alcanzar la dilatación completa. Esto puede deberse a la regulación negativa del receptor de oxitocina en la superficie de las células miometriales asociado con un aumento de IL-1b.16
La corioamnioitis también se asocia con remodelación de la matriz extracelular del miometrio, explicado por una sobreexpresión de metaloproteinasas en dicho sitio.
La corioamnioitis clínica Se caracteriza por fiebre materna, leucocitosis y/o taquicardia fetal, sensibilidad uterina y ruptura prematura de membranas. 9
Tiene una incidencia del 2 al 5% en embarazos de termino. Se asocia a un incremento en la incidencia de labor de parto (OR 2.3; IC 95%) y de resolución vía abdominal (OR 1.8; IC 95%).
Recientemente, el término “inflamación intrauterina o infección o ambas”, abreviado como “Triple I”, ha sido sugerido por un panel de expertos del Instituto Nacional de Salud Infantil y Desarrollo Humano (NICHD) para reemplazar el término corioamnioitis. 17
Se diagnostica Triple I cuando la fiebre materna está presente con uno o más de los siguientes:
- Taquicardia fetal (>160 latidos/min durante 10 min o más).
- Recuento de leucocitos maternos >15 000 células/mm3 sin usar corticosteroides.
- Secreción purulenta del orificio cervical confirmada visualmente en el examen con espéculo.
- Todo lo anterior más infección comprobada por amniocentesis a través de una tinción de Gram positiva o glucosa baja en líquido amniótico o patología placentaria que revela características diagnósticas de la infección.18
El tiempo de ruptura prolongado, la nuliparidad, raza negra, edad materna avanzada, índice de masa corporal alto, se asociaron con un mayor riesgo de corioamnioitis clínica, mientras que el tabaquismo y la colonización por estreptococos del grupo B se asociaron con un riesgo bajo.19
Variedad de Posición Fetal
La posición fetal es la relación de una porción arbitrariamente elegida de la presentación respecto del lado derecho o izquierdo del conducto del parto. Con cada presentación puede haber dos variedades de posición, derecha o izquierda.1
El occipucio, el mentón y el sacro fetales son los puntos determinantes en las presentaciones de vértice, cara y pélvica, respectivamente.
La variedad de posición anormal de la cabeza fetal se considera una etiología del descenso retardado durante el trabajo de parto.4
Posiciones occipucio posterior y occipucio transverso se asocian con un aumento en parto por cesárea y complicaciones neonatales.
La presentación pélvica las 37 semanas de gestación complica 3,8% de los embarazos y >85% de mujeres embarazadas con una presentación pélvica persistente tendrá resolución vía abdominal.
Hallazgos intrapartos apoyan la experiencia clínica de que el parto prolongado es una suma de muchos factores, y es difícil decir cuál es primero: falta de progresión de trabajo de parto, variedad de posición fetal o corioamnioitis. 20
La distocia es a menudo una fenómeno complejo y multifactorial. Por lo tanto, hay un reto ineludible en materia de causalidad.6
Macrosomía
La sospecha de macrosomía fetal no es una indicación para resolución del embarazo vía abdominal, el colegio americano de ginecología recomienda que el parto por cesárea se limite a pesos fetales estimados de al menos 5000 g en mujeres sin diabetes y de 4500 g en mujeres con diabetes.
Inductoconducción del Trabajo de Parto
Las mujeres que se someten a inducción del trabajo de parto tienen tasas más altas de cesáreas que aquellas que experimentan un trabajo de parto espontáneo. 21
La inducción del trabajo de parto como factor de riesgo para cesárea es controversial en la bibliografía existente. Métodos mecánicos de dilatación cervical, misoprostol y prostaglandinas vaginales demuestran disminuir la duración del trabajo de parto, pero no modifican la resolución por cesárea en los casos de distocia dinámica.
Se ha disminuido la incidencia de cesáreas en inducciones selectivas en aquellas pacientes sin riesgo para desproporción cefalopélvica o insuficiencia placentaria.
Numerosos estudios han encontrado que el uso de métodos de maduración cervical tales como misoprostol, dinoprostona y gel de prostaglandina E2 conducen a tasas más bajas de parto por cesárea que inducción del parto sin maduración cervical. 22
Datos recientes indican que la fase latente del trabajo de parto es más larga en el trabajo de parto inducido en comparación con el trabajo de parto espontáneo.
La inducción se debe reservar para mujeres con indicaciones maternas y fetales establecidas y sólo realizarse después de las 39 semanas de gestación. 23
La falla en la inductoconducción del trabajo de parto se diagnostica cuando una mujer no presenta actividad uterina regular ni cambios cervicales después de 24 horas de administración de oxitocina o cuando no presenta modificaciones cervicales posterior a tres dosis de misoprostol en intervalos de 4 horas. 24
Analgesia Epidural
Las mujeres que reciben analgesia epidural requieren de mayor aumento en la infusión de oxitocina; además de tener segundos periodos del trabajo de parto más prolongados.
Sigue siendo controversial si la administración de analgesia epidural en fase latente (4-5 cm), aumenta el riesgo de resolución del embarazo vía abdominal. Se debe individualizar a que pacientes colocarla.
Edad Materna
Pacientes de mayor edad, principalmente aquellas mayores a 35 años, presentan mayor factor de riesgo para distocia de trabajo de parto. 25
Resultdos Maternos
Los resultados maternos adversos secundarios a trastorno dinámico de trabajo de parto fueron cesárea, necesidad de transfusión de hemoderivados, sospecha o confirmación de infección intraamniótica, distocia de hombros hemorragia posparto. 26
La hemorragia post parto es la principal causa de muerte en embarazadas, dentro de sus factores de riesgo, se encuentran el trabajo de parto prolongado y la corioamnioitis.
Resultados Neonatales
Se reportó en recién nacidos hijos de madres con trastorno dinámico un mayor ingreso a la unidad de cuidados intensivos neonatales, puntuación de Apgar inferior a 7 a los 5 minutos, pH arterial umbilical inferior a 7, encefalopatía isquémica hipoxémica neonatal, uso de ventilación neonatal o terapia de presión positiva continua en las vías respiratorias, hemorragia intracraneal, sepsis y o muerte neonatal en recién nacidos cuyas madres presentaron trastorno dinámico de trabajo de parto.
Objetivo general
- Determinar los factores de riesgo asociados a distocia de trabajo de parto.
Objetivos particulares
- Determinar la incidencia de distocia de trabajo de parto.
- Determinar la vía de resolución del embarazo en cada una de las pacientes.
- Reportar el número de pacientes que recibieron inductoconducción.
- Reportar el número de exámenes cervicales realizados durante el trabajo de parto.
- Reportar la presencia de obesidad en pacientes con trastorno dinámico de trabajo de parto.
- Reportar la presencia de corioamnioitis en pacientes en pacientes con trastorno dinámico de trabajo de parto.
- Determinar el grado de corioamnioitis.
- Determinar el tipo de variedad de posición.
- Identificar el número de gestas.
- Identificar el número de abortos.
- Identificar el número de cesáreas.
- Determinar la edad cronológica y edad de inicio de vida sexual de las pacientes con distocia de trabajo de parto.
Material y Métodos
Se trata de un estudio observacional, analítico, retrospectivo del tipo casos y controles.
Resultados
La muestra del estudio fue integrada por 133 expedientes, en el 33.08% se reportó distocia de trabajo de parto (casos) (Figura 1) y el 66.92% sin dicho antecedente (controles). Con una tasa de incidencia de 5.5 casos de distocia de trabajo de parto por cada 100 pacientes.
Figura 1. Gráfica circular de distribución de evento de distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
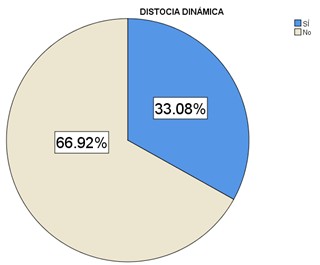
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.‹
Se calculó que los factores que aumentan el riesgo de un evento obstétrico fueron; corioamnionitis histológica, examen cervical, multiparidad, cesáreas previas y obesidad (Tabla 1).
Tabla 1. Resumen de OR de variables para distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
Factores |
Distocia |
p |
OR |
Intervalo de confianza de 95 % |
|||
|
Casos |
Controles |
|
Inferior |
Superior |
|||
|
Edad cronológica |
Menores de 30 años |
45.5% |
41.6% |
.670 |
1.171 |
.566 |
63.796 |
|
Mayores de 30 años |
54.5% |
58.4% |
|
|
|
|
|
|
Inicio de vida sexual |
Menores de 21 años |
81.8% |
71.9% |
.898 |
1.758 |
.718 |
4.301 |
|
Mayores de 21 años |
18.2% |
28.1% |
. |
|
|
|
|
|
Obesidad |
IMC mayor a 30 |
72.7% |
32.6% |
0.000 |
5.517 |
2.484 |
12.253 |
|
IMC menor a 30 |
27.3% |
67.4% |
|
|
|
|
|
|
Multigesta |
Sí |
68.2% |
62.9% |
.428 |
1.263 |
.587 |
2.718 |
|
No |
31.8% |
37.1% |
|
|
|
|
|
|
Multiparidad |
Sí |
84.1% |
97.8% |
.006 |
.123 |
.024 |
.613 |
|
No |
15.9% |
2.2% |
|
|
|
|
|
|
Aborto previo |
Sí |
13.6% |
16.9% |
.721 |
0.779 |
.280 |
2.170 |
|
No |
86.4% |
83.1% |
|
|
|
|
|
|
Cesáreas previas |
Sí |
34.1% |
14.6% |
.000 |
3.024 |
1.283 |
7.125 |
|
No |
65.9% |
85.4% |
|
|
|
|
|
|
Inductoconducción |
Sí |
37.3% |
62.8% |
.484 |
1.312 |
.612 |
2.813 |
|
No |
31.1% |
68.9% |
|
|
|
|
|
|
Examen cervical |
> 3 |
75% |
24.7% |
.010 |
.136, |
3.963 |
21.062 |
|
< 3 |
25% |
75.3% |
|
|
|
|
|
|
Occipito anterior |
Sí |
31.8% |
50.6% |
.041 |
.451 |
.214 |
.914 |
|
No |
68.2% |
49.4% |
|
|
|
|
|
|
Occipito posterior |
Sí |
38.6% |
32.6% |
.490 |
1.303 |
.614 |
2.762 |
|
No |
61.4% |
67.4% |
|
|
|
|
|
|
Occipito transverso |
Sí |
29.5% |
16.9% |
.091 |
2.069 |
.882 |
4.854 |
|
No |
70.5% |
83.1% |
|
|
|
|
|
|
Corioamnioitis histológica |
Sí |
93.8% |
0% |
.0001 |
30.665 |
10.076 |
93.332 |
|
No |
6% |
100% |
|
|
|
|
|
|
Grado leve |
Sí |
86.4% |
0% |
.000 |
a. |
a. |
a. |
|
No |
13.6% |
100% |
|
|
|
|
|
|
Grado moderado |
Sí |
4.5% |
0% |
.043 |
a. |
a. |
a. |
|
No |
94.5% |
100% |
|
|
|
|
|
|
Grado grave |
Sí |
2.3% |
0% |
.153 |
a. |
a. |
a. |
|
No |
97.7% |
100% |
|
|
|
|
|
|
Vía de resolución |
Vaginal |
75% |
96.6% |
.000 |
.105 |
.027 |
.399 |
|
Cesárea |
25% |
3.4% |
|
|
|
|
|
a.Los estadísticos de estimación de riesgo no se pueden calcular. Sólo se han calculado para una tabla 2*2 sin casillas vacías
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
Se agrupó la edad cronológica en menores de 30 años y mayores de 30 años. El primer grupo es conformado por el 57.14% (N=76) y el segundo por el 42.86% (N=57).
Figura 2. Gráfica circular de agrupación de edad cronológica de pacientes en trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
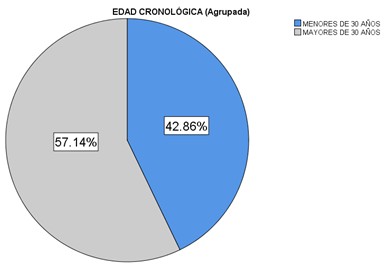
*Fuente: Expedientes electrónicos del Hospital Materno Infantil
Del grupo de pacientes con distocia, el 57.14% (N=24) era mayores de 30 años y el 42.86% (N=20) menores de 20 años. No fue estadísticamente significativo (OR=1.171, IC 95%=-0.566 a 2.425, p=0.670).
Se agrupó la edad de inicio de vida sexual en menores de 21 años y mayores de 21 años (Figura 3) El primer grupo es conformado por el 75.19% (N=100) y el segundo por el 24.88% (N=33).
Figura 3. Gráfica circular de agrupación de edad de inicio de vida sexual de pacientes en trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
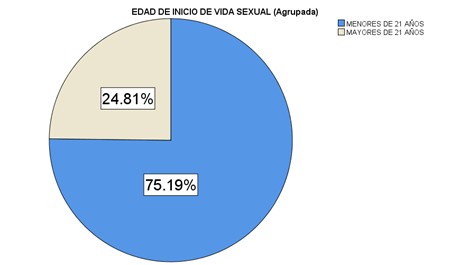
*Fuente: Expedientes electrónicos del Hospital Materno Infantil
El 81.8% (N=36) de las menores de 21 años tuvieron distocia de trabajo de parto, mientras que dicho evento se observó en el 18.2% (N=8) de las mujeres mayores de 21 años. No fue estadísticamente significativo el inicio de vida sexual antes o después de los 21 años de edad (OR=1.758 IC 95%=0.718 a 4.301, p=0.898).
El 45.9% (N=61) de las pacientes presentaron obesidad (IMC superior a 30). En el análisis de razón de momios, el 72.7% de las pacientes con distocia dinámica presentaron obesidad (Tabla 2). La obesidad aumenta 5.517 el riesgo de distocia de trabajo de parto (OR=5.517, IC 95%=2.484 a 12.253, p=0.000).
Tabla 2. Tabla cruzada de obesidad y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
OR |
IC95% |
p |
|||
|
Caso |
Control |
|
|
|
||||
|
OBESIDAD |
Sí |
Frecuencia |
32 |
29 |
61 |
5.517 |
2.484 – 12.253 |
0.000 |
|
% |
72.7% |
32.6% |
45.9% |
|
|
|
||
|
No |
Frecuencia |
12 |
60 |
72 |
|
|
|
|
|
% |
27.3% |
67.4% |
54.1% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil
Para el análisis de momios, se clasificó a las pacientes en multigestas y en aquellas que no tuvieron más de 2 gestas. El 64.7% (N=86) si tuvo en antecedente de ser multigesta (Figura 4).
Figura 4. Gráfica circular de gestas de las pacientes trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
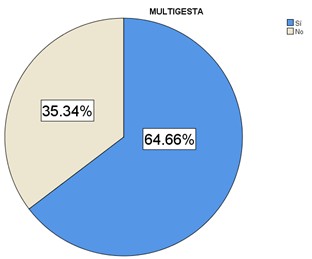
*Fuente: Expedientes electrónicos del Hospital Materno Infantil
El 68.5% (N=33) de las pacientes con distocia de trabajo de parto tuvieron el antecedente de ser multigesta (Tabla 3). De las pacientes sin distocia dinámica, el 62.9% pertenecen al grupo de mujeres con más de una gesta. El riesgo calculable de antecedente de multigesta para distocia dinámica no fue estadísticamente significativo (OR=1.263, IC 95%=0.587 a 2.718, p=0.428).
Tabla 3. Tabla cruzada de multigesta y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
|
|
|
|||
|
Casos |
Controles |
OR |
IC95% |
p |
||||
|
MULTIGESTA |
Sí |
Frecuencia |
30 |
56 |
86 |
1.263 |
0.587 - 2.718 |
0.428 |
|
% |
68.2% |
62.9% |
64.7% |
|
|
|
||
|
No |
Frecuencia |
14 |
33 |
47 |
|
|
|
|
|
% |
31.8% |
37.1% |
35.3% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil
Se observó que el 84.1% (N=37) de las pacientes con distocia de trabajo de parto tuvieron el antecedente de multiparidad, sin embargo, el 92.8% sin distocia dinámica también tuvieron el antecedente de multiparidad. Se encontró como hallazgo que la multiparidad es un factor protector para distocia dinámica (OR=0.122, IC 95%=0.024 a 0.613, p=0.006).
Para el análisis de momios, se agruparon las pacientes con o sin antecedente de aborto previo. De las pacientes con distocia de trabajo de parto, sólo el 13.6% (N=6) tuvieron el antecedente de aborto previo, sin embargo, en el grupo de la variable dependiente, el 83.1% (N=89) no tenían dicho antecedente. No se calculó diferencia estadística entre los grupos (OR=0.779, IC 95%= -0.280 a 2.170, p=0.721).
Para el análisis de momios, se agruparon las pacientes con o sin antecedente de cesárea previa. El 34.1% (N=15) de las pacientes con distocia de trabajo de parto tenían el antecedente previo de cesárea (Tabla 4). Tener cesárea previa aumenta 3.024 el riesgo de distocia de trabajo de parto (OR=3.024, IC 95%=1.283 a 7.125, p=0.000).
Tabla 4. Tabla cruzada de cesáreas previas y distocia de trabajo de en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
|
|
|
|||
|
SÍ |
No |
OR |
IC95% |
p |
||||
|
CESAREAS |
Sí |
Frecuencia |
15 |
13 |
28 |
3.024 |
1.283-7.125 |
0.000 |
|
% |
34.1% |
14.6% |
21.1% |
|
|
|
||
|
No |
Frecuencia |
29 |
76 |
105 |
|
|
|
|
|
% |
65.9% |
85.4% |
78.9% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
Solo el 32.3% (N=43) de los pacientes tuvieron inductoconducción. De aquellos pacientes con reporte de distocia de trabajo de parto, el 37.2% (N=16) pertenece al grupo previamente mencionado (Figura 5). No se calculó diferencia estadística entre los grupos (OR=1.312, IC 95%=0.612 a 2.813, p=0.484).
Figura 5. Gráfica de barras de resumen de tabla de contingencia de inductoconducción y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
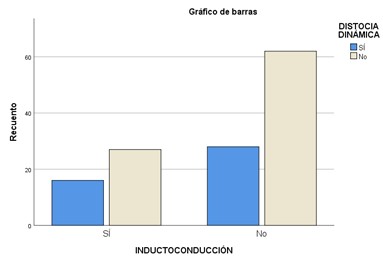
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
El 69.17% (N=92) de las mujeres no tuvieron el reporte de corioamnionitis histológica, y el 30.83% (N=41) si contaron con el antecedente de interés (Figura 6).
Figura 6. Gráfica circular de corioamnionitis histológica de las pacientes en trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
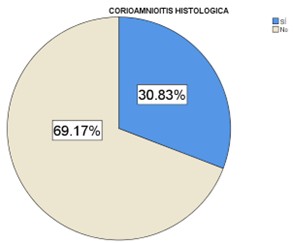
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
El 93.2% (N=41) de las mujeres con el reporte de corioamnioitis histológica tuvieron distocia dinámica, mientras aquellas con ausencia de dicho diagnóstico no presentaron el evento (Tabla 5). El tener el diagnóstico de corioamnioitis histológica tiene 30.66 más riesgo de tener distocia de trabajo de parto (OR=30.665 IC 95%=10.076 a 93.332, p=0.0001).
Tabla 5. Tabla cruzada de corioamnionitis histológica y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
|
|
|
|||
|
SÍ |
No |
OR |
IC95% |
p |
||||
|
CORIOAMNIOITIS HISTOLOGICA |
SÍ |
Frecuencia |
41 |
0 |
41 |
30.665 |
10.076 – 93.332 |
0.0001 |
|
% |
93.2% |
0.0% |
30.8% |
|
|
|
||
|
No |
Frecuencia |
3 |
89 |
92 |
|
|
|
|
|
% |
6.8% |
100.0% |
69.2% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
En relación con la variable de grados de corioamnionitis histológica, no pudo ser procesado el análisis de razón de momios, sin embargo, se observó que el 86.4% (N=38) eran de grado leve, 4.5% (N=2) moderado y 2.3% (N=1) severo (Figura 7). No se encontró diferencia estadística entre los grupos de grado histológico leve (OR=a., IC 95%= a., p=0.000), moderado (OR=a., IC 95%= a., p=0.043) y grave (OR=a., IC 95%= a., p=0.153).
Figura 7. Gráfica de barras de resumen de tabla de contingencia de grado de corioamnioitis y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
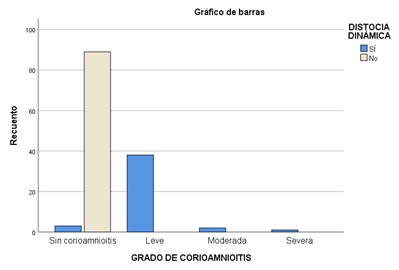
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
El 41.4% (N=55) de las pacientes tuvieron más de 3 exámenes cervicales, mientras que el 58.6% (N=78) menos de 3.
El 75% (N=33) de las pacientes con distocia dinámica tuvieron más de 3 exámenes cervicales (Tabla 6) y 25% (N=11) menos de 3. Las mujeres con más de 3 exámenes cervicales tienen 9.136 más riesgo de distocia de trabajo de parto (OR=9.136, IC 95%=3.963 a 21.062, p=0.010).
Tabla 6. Tabla cruzada de examen cervical y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
|
|
|
|||
|
SÍ |
No |
OR |
IC95% |
p |
||||
|
EXAMEN CERVICAL |
> 3 |
Frecuencia |
33 |
22 |
55 |
9.136 |
3.963 – 21.062 |
0.010 |
|
% |
75.0% |
24.7% |
41.4% |
|
|
|
||
|
< 3 |
Frecuencia |
11 |
67 |
78 |
|
|
|
|
|
% |
25.0% |
75.3% |
58.6% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
El 44.36% (N=59) de las mujeres tuvieron antecedente de variedad occipito anterior, 34.59% (N=46) occipito posterior y 21.05% (N=28) occipito transverso (Figura 8).
Figura 8. Gráfica circular de variedad de posición en pacientes en trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
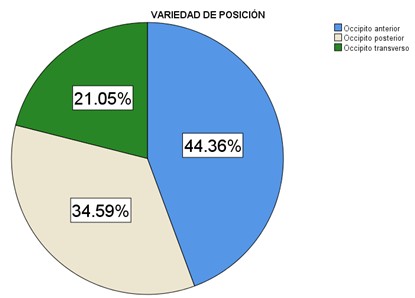
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
Se observó que el 31.8% (N=14) con la variedad de posición occipito anterior presentaron un evento de distocia (Tabla 7). Se calculó que esta variedad de diposición es un factor protector para distocia dinámica a comparación de otra ariedad, con una asociación significativamente estadística (OR=.456, IC 95%=0.214 a .974, p=0.041).
Tabla 7. Tabla cruzada de presentación occipito anterior y distocia de trabajo de parto en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
|
|
|
|||
|
SÍ |
No |
OR |
IC95% |
p |
||||
|
Occipito anterior |
Sí |
Frecuencia |
14 |
45 |
59 |
.456 |
.214 - .974 |
.041 |
|
% |
31.8% |
50.6% |
44.4% |
|
|
|
||
|
No |
Frecuencia |
30 |
44 |
74 |
|
|
|
|
|
% |
68.2% |
49.4% |
55.6% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
Se observó que el 38.6% (N=18) con la variedad de posición occipito posterior presentaron un evento de distocia y 61.4% (N=27) de los pacientes tenían cualquier otro tipo de presentación. A pesar de que el cálculo de riesgo fue de 1.3 veces más en este grupo, dicha asociación no fue significativamente estadística (OR=.1.303, IC 95%=0.614 a 2.762, p=0.490).
En la variedad de posición occipito transversal, el 29.5% (N=13) de los pacientes con distocia de trabajo de parto tenían antecedente obstétrico de esta variedad y 70.5% (N=31) de cualquier otra presentación. A pesar de que el cálculo de riesgo fue de 2 veces más en este grupo, dicha asociación no fue significativamente estadística (OR=2.069, IC 95%=0.882 a 4.854, p=0.091).
El 89.5% (119) de los casos tienen antecedente de resolución vía vaginal y 10.5% vía cesárea. De los casos de distocia dinámica, el 75% (N=33) corresponden al grupo de resolución vaginal y 25% (N=11) cesárea (Tabla 8) Se calculó que el antecedente de resolución vaginal es un factor protector para distocia de trabajo de parto (OR=.105, IC 95%=.027 a .399, p=0.000).
Tabla 8. Tabla cruzada de vía de resolución y distocia de trabajo de en el Hospital Materno Infantil del ISSEMYM en el periodo de diciembre 2021 a julio 2022.
|
|
DISTOCIA DINÁMICA |
Total |
|
|
|
|||
|
SÍ |
No |
OR |
IC95% |
p |
||||
|
VÍA DE RESOLUCIÓN |
Vaginal |
Frecuencia |
33 |
86 |
119 |
.105 |
.027 - .399 |
0.000 |
|
% |
75.0% |
96.6% |
89.5% |
|
|
|
||
|
Cesárea |
Recuento |
11 |
3 |
14 |
|
|
|
|
|
% |
25.0% |
3.4% |
10.5% |
|
|
|
||
|
Total |
Frecuencia |
44 |
89 |
133 |
|
|
|
|
|
% |
100.0% |
100.0% |
100.0% |
|
|
|
||
*Fuente: Expedientes electrónicos del Hospital Materno Infantil.
Discusión
Este estudio permite afirmar que los factores de riesgo asociados a distocia dinámica de trabajo de parto en mujeres que ingresan al Hospital Materno Infantil ISSEMyM son diagnóstico histológico de corioamnioitis, más de 3 exámenes cervicales, cesárea previa y obesidad. Antecedente de más de un parto, presentación occipito anterior y resolución vía vaginal son factores de protección para distocia de trabajo de parto.
La edad promedio del estudio fue de 30.65 años y la edad promedio de inicio de vida sexual fue de 18.99 años. Se observó que la mayoría de las pacientes de 30 años y el inicio de vida sexual antes de los 21 años tuvieron un mayor porcentaje de distocia en el trabajo de parto. Esta información coincide en estudios en el que el rango de edad es de 28.6 años a 31.2 años.9,10,16,28,29 Sin embargo no se encontró estudios en los que se estudiara el impacto de la edad agrupada de forma similar a la establecida para el análisis de razón de momios.
De acuerdo con estudios previos, la edad materna avanzada es un factor independiente para la distocia del parto. Wu et al (2013)29 en su estudio con pacientes taiwaneses, determinaron una asociación significativa entre las mujeres mayores de 35 años y la distocia (OR=1.112, IC 95 % 1.065 a 1.161, p= < 0.001). En un estudio similar al presentado, Hautakangas et al (2018) reportaron que las mujeres eran de mayor edad (OR=1,06, IC 95% 1,03 a 1.10), talla baja (OR=0.94, IC 95% 0.91 a 0.96) con mayor frecuencia tenían una enfermedad crónica (OR=1.60, IC 95% 1.1 a 2.29) y presentaban un mayor riesgo. En nuestro estudio el 54.4% de los pacientes con distocia era mujeres mayores de 30 años, sin embargo, el riesgo no fue significativamente estadístico (OR=1.171, IC 95%=0.566 a 2.425, p=0.458). La presente investigación no comparó la estatura o la presencia de comorbilidades, debido a que sale de los objetivos propuestos.9,10,16,29
La inductoconducción del trabajo de parto no tuvo un impacto significativo en el riesgo, sin embargo, este evento coincidió en lo observado por otros autores, los que mencionan que dicha situación se debe a la cantidad de mujeres en los subgrupos formados para el análisis de riesgo en estudios retrospectivos.6 Sin embargo, otros estudios mencionan que el riesgo de la inducción del trabajo de parto, aumentó o se vuelve significativa como indicación en un embarazo prolongado, más que la inducción en sí como factor independiente 30,31.
En este estudio la exploración vaginal se asoció como factor de riesgo (OR=9.136, IC 95% 3.963 a 21.062), sin embargo, en la bibliografía o en estudios similares no se explora esta variable. Este factor de riesgo puede explicarse al antecedente de corioamnioitis histológica, donde dichas ambas variables se encuentran asociadas y estudiadas previamente.
Se determinó que la variedad de posición occipito anterior es un factor de protección para la distocia de trabajo de parto (OR=0.456, IC 95%=0.214 a .974, p=0.041). Esto es contradictorio a la bibliografía donde se habla de que la malposición fetal (OR 42.0, IC 95% 19.2 a 91.9) es un factor de riesgo importante 27,30,31. Sin embargo, esto se puede deber a la interacción otra variable de protección como el antecedente de resolución vía vaginal. Adicional el tamaño de la muestra puede interferir en el análisis de momios, al ser el grupo con mayor número de pacientes a comparación de los antecedentes de variedad occipito posterior y transverso.
Hutakangas et al (2018)10 determinaron que la corioamnionitis es uno de los factores más comunes junto a la obesidad (OR=10.9, IC 95% 5.01 a 23.6). Dicho resultado es similar a lo reportado por Edwards (2005)11 y Gómez et al (2022).22 Adicional al riesgo de distocia en el trabajo de parto, Ge et al (2021) reportan que este evento adicional aumenta el riesgo de una hospitalización prolongada (AOR = 1.55, IC del 95 %: 1.05 a 2.28). La asociación de la obesidad como factor de riesgo en este estudio se puede explicar por la cohorte utilizada para la razón de momios (IMC 30) y la interacción de otros factores como la corioamnionitis y los antecedentes de multiparidad. En el estudio mencionado previamente de Hutakangas et al (2018)10, los autores su agruparon el IMC por grados de obesidad y desnutrición, en el que realizaron tablas de contingencia de estos subgrupos con los antecedentes obstétricos de número partos. Los autores encontrar que el IMC fue mayor en el grupo de distocia (24.1 frente a 22.6 kg/m p < 0.001), y el aumento del IMC materno antes del embarazo tuvo una fuerte asociación con el riesgo de distocia. Estas variables no incluidas en la investigación presentada, pudieron influir en el impacto de la obesidad y deben de tomarse en cuenta para su interpretación.
En este estudio se encontró una discordancia con lo visto en la bibliografía, donde se determinó que la multiparidad es un factor protector 10,29,31,32. Sin embargo esto puede deberse al tamaño de la muestra pequeño a comparación de otros estudios retrospectivos.
Los grados de corioamnioitis histológica, solo el grado leve mostró una asociación significativamente estadística, sin embargo, no fue posible calcular la razón de momios. Adicional, en la bibliografía no existe evidencia de que algún grado aumente o disminuya el grado de distocia. Sin embargo, se menciona a la distocia de trabajo de parto como factor de riesgo como el desarrollo de algún grado de corioamnioitis histológica. Kyozuka et al (2021) menciona que se eleva el riesgo en las pacientes con distocia (OR= 6.3. IC 95 %, 1.9 a 20.5) y estadio de corioamnionitis histológica ≥2 (OR= 6.0, IC 95% 1.7 a 21.8). Sin embargo, dicha relación no fue propósito de la investigación presente, permite plantear que es necesario realizar un análisis de regresión que permita estudiar a mayor profundidad la relación entre ambas variables.
A pesar de que coincidimos con lo mencionado en la bibliografía, no se incluye los efectos en el producto, de tal forma que dichos resultados se pudieran comparar mejor con lo descrito previamente por otros autores.
Conclusiones
Con el análisis del estudio de determina que los factores de riesgo asociados a distocia de trabajo de parto en mujeres que ingresan al Hospital Materno Infantil ISSEMYM son diagnostico histológico de corioamnioitis, más de 3 exámenes cervicales, cesárea previa y obesidad.
El factor de riesgo no modificable es la cesárea previa, sin embargo, el reconocer dichos factores puede permitir considerar tomar mejores decisiones durante el trabajo de parto.
Los factores modificables son la obesidad y más de 3 exámenes cervicales. El sobrepeso y la obesidad pueden prevenirse y controlarse durante el control prenatal. Es importante reducir el número de exámenes cervicales durante el trabajo de parto.
Probablemente tener más de un factor puede aumentar o afectar el riesgo de distocia dinámica, sin embargo, esta variable no fue objetivo de estudio de esta investigación.
Las posibilidades clínicas para evitar la distocia son limitadas, debido a que es un fenómeno multifactorial. El control de IMC previo al embrazo en las consultas prenatales podría influir en la prevención de la distocia en el trabajo de parto.
Bibliografía
1.- Cunningham F. Parto Normal. In: Hill MG (ed) Williams Obstetricia. 2019, pp. 421–444.
2.- Sara G, Sthephen R. Labor Dystocia. In: Advanced Life Support in Obstétricos. 2018.
3.- Kissler KJ, Lowe NK. An Integrated Review of Uterine Activity Monitoring for Evaluating Labor Dystocia. 2020; 323–334.
4.- 49 APBN. Dystocia and augmentation of labor. American College of Obstetrics and Gynecology Committee on practice bulletins—obstetrics. Obstet Gynecol 2003; 102: 1445–1454.
5.- Blankenship SA, Raghuraman N, Delhi A, et al. Association of abnormal first stage of labor duration and maternal and neonatal morbidity. Am J Obstet Gynecol 2020; 223: 445.e1-445.e15.
6.- Yoneda S, Shiozaki A, Ito M, et al. Accurate Prediction of the Stage of Histological Chorioamnionitis before Delivery by Amniotic Fluid IL-8 Level. American Journal of Reproductive Immunology 2015; 73: 568–576.
7.- Hautakangas T, Palomäki O, Eidstø K, et al. Impact of obesity and other risk factors on labor dystocia in term primiparous women: a case control study. BMC Pregnancy Childbirth 2018; 18: 304.
8.- Edwards RK. Chorioamnionitis and labor. Obstetrics and Gynecology Clinics 2005; 32: 287–296.
9.- Peng C-C, Chang J-H, Lin H-Y, et al. Intrauterine inflammation, infection, or both (Triple I): A new concept for chorioamnionitis. Pediatr Neonatol 2018; 59: 231–237.
10.- Khong TY, Mooney EE, Ariel I, et al. Sampling and Definitions of Placental Lesions: Amsterdam Placental Workshop Group Consensus Statement. Arch Pathol Lab Med 2016; 140: 698–713.
11.- Ge Y, Zhang C, Cai Y, et al. Adverse Maternal and Neonatal Outcomes in Women With Elevated Intrapartum Temperature Complicated by Histological Chorioamnionitis at Term: A Propensity-Score Matched Study. Front Pediatr 2021; 9: 654596.
12.- Grátacos E, Gómez R, M. M. Síndrome de respeusta inflamatoria fetal. In: Editorial Panamericana (ed). 2018, p. 504.
13.- Ategeka J, Wasswa R, Olwoch P, et al. The prevalence of histologic acute chorioamnionitis among HIV infected pregnant women in Uganda and its association with adverse birth outcomes. PLoS One 2019; 14: e0215058.
14.- Zackler A, Flood P, Dajao R, et al. Suspected chorioamnionitis and myometrial contractility: mechanisms for increased risk of cesarean delivery and postpartum hemorrhage. Reproductive Sciences 2019; 26: 178–183.
15.- Shazly SA, Borah BJ, Ngufor CG, et al. Impact of labor characteristics on maternal and neonatal outcomes of labor: A machine-learning model. PLoSOne 2022; 17:1-13.
16.- Mariani GL, Vain NE. The rising incidence and impact of non-medically indicated pre-labour cesarean section in Latin America. Semin Fetal Neonatal Med 2019; 24: 11–17.
17.- Sung J-H, Choi S-J, Oh S, et al. Should the diagnostic criteria for suspected clinical chorioamnionitis be changed? The Journal of Maternal-Fetal & Neonatal Medicine 2021; 34: 824–833.
18.- Spiegel AM, Li J, Oehlert JW, et al. A genome-wide analysis of clinical chorioamnionitis among preterm infants. Am J Perinatol 2019; 36: 1453–1458.
19.- Gomez Slagle HB, Hoffman MK, Fonge YN, et al. Incremental risk of clinical chorioamnionitis associated with cervical examination. Am J Obstet Gynecol MFM 2022; 4: 100524.
20.- Alavifard S, Meier K, Shulman Y, et al. Derivation and validation of a model predicting the likelihood of vaginal birth following labour induction. BMC Pregnancy Childbirth 2019; 19: 130.
21.- Caughey AB, Cahill AG, Guise JM, et al. Safe prevention of the primary cesarean delivery This document was developed jointly by the with the assistance of. Am J Obstet Gynecol 2014; 210: 179–193.
22. Ikeda A, Kondoh E, Chigusa Y, et al. Novel subtype of atonic postpartum hemorrhage: dynamic computed tomography evaluation of bleeding characteristics and the uterine cavity. J Matern Fetal Neonatal Med 2020; 33: 3286–3292.
23.- Caughey AB, Cahill AG, Guise JM, et al. Safe prevention of the primary cesarean delivery This document was developed jointly by the with the assistance of. Am J Obstet Gynecol 2014; 210: 179–193.
24.- Gynecologists AC of O and. Approaches to limit intervention in labor and birth. Obstetrics Gynecology 2019; 133: 406–408.
25.- Wu C-H, Chen C-F, Chien C-C. Prediction of dystocia-related cesarean section risk in uncomplicated Taiwanese nulliparas at term. Arch Gynecol Obstet 2013; 288: 1027–1033.
26.- Vuori E, Gissler M. Perinatal statistics: parturients, deliveries and newborns 2015. Statistical report; 16.
27.- Wu C-H, Chen C-F, Chien C-C. Prediction of dystocia-related cesarean section risk in uncomplicated Taiwanese nulliparas at term. Arch Gynecol Obstet 2013; 288: 1027–1033.
1. Directora Médica de Plenus Reproducción Asistida..