Cerclaje Cervical Transvaginal. Experiencia de 10 años
Autores:
Ribero L1, Corradi L2, Simonatto P3, Caratti Mm4, Paredes O5
Hospital Materno Neonatal Ramón Carrillo. Córdoba, Argentina
RESUMEN
Introducción: el cerclaje cervical es la intervención quirúrgica que consiste en aplicación de una sutura en el cuello del útero con la finalidad de mantener el orificio cervical cerrado. Su principal indicación es la incompetencia cervical, que se define como la incapacidad del cérvix de retener una gestación en ausencia de síntomas y signos de contracciones uterinas o trabajo de parto en el segundo trimestre. Existen tres tipos de cerclajes de acuerdo a su indicación: profiláctico, terapeútico o de emergencia; y existen diversas técnicas quirúrgicas, dentro de ellas, las más conocidas: técnica de Shirodkar y McDonald. El objetivo principal del trabajo fue describir la experiencia en cerclajes cervicales y resultados obstétricos y perinatales de pacientes embarazadas con diagnóstico de incompetencia cervical. Además conocer el perfil epidemiológico de las pacientes y determinar las complicaciones de la técnica quirúrgica utilizada.
Métodos: se realizó un estudio descriptivo transversal sobre la experiencia en pacientes con diagnóstico de incompetencia cervical intervenidas con cerclaje cervical en el curso de su gestación que hayan recibido asistencia médica en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de Córdoba, desde 01 de enero de 2008 a 31 de diciembre de 2018.
Resultados y Discusión: El total de los cerclajes incluídos en 10 años fueron 82. La técnica utilizada fue McDonald. El tipo de IC fue en el 100% de los casos funcional. La edad gestacional promedio fue 15 semanas. Se encontró que el 85,4% eran multigestas: 14,6% tenían abortos tardíos, el 11% partos prematuros y otro 11% aborto tardío y parto prematuro. Según la edad gestacional de colocación, 53 de ellos fueron profilácticos. Sólo 12 presentaron complicaciones precoces, 9 rupturas prematuras de membranas y 3 desgarros cervicales.
Conclusiones: El efecto del cerclaje cervical como intervención es importante pero no la solución al parto pretérmino. Nuestro esfuerzo debe estar puesto en la prevención en todos sus niveles. En base a la evidencia expuesta en la bibliografía, la medición de la longitud cervical es la herramienta básica en nuestra práctica de diagnóstico.
El cerclaje es una técnica sencilla, con alta tasa de éxito, baja tasa de complicaciones y con buenos resultados perinatales.
PALABRAS CLAVE: Incompetencia cervical, Cerclaje cervical, Cerclaje cérvicouterino.
ABSTRACT
Introduction: cervical cerclage is the surgical intervention that consists of applying a suture to the cervix in order to keep them closed. It main indication is cervical incompetence, which is defined as the inability of the cervix to retain a pregnancy in the absence of symptoms and signs of uterine contractions or labor in the second trimester. There’re three types of cerclages according to their indication: prophylactic, therapeutic or emergency; and there are various surgical techniques, among them, the best known: Shirodkar and McDonald technique. The main objective of the work was to describe the experience in cervical cerclages and obstetric and perinatal outcomes of pregnant patients with a diagnosis of cervical incompetence. In addition, to know the epidemiological profile of the patients and determine the complications of the surgical technique used.
Methods: a cross-sectional descriptive study was carried out on the experience in patients with a diagnosis of cervical incompetence who underwent cervical cerclage during their gestation and who have received medical assistance at the Hospital Materno Neonatal "Ministro Doctor Ramón Carrillo" in Córdoba, since January 1st 2008 to December 31st 2018.
Results and Discussion: the total number of cerclages included in 10 years was 82. The technique used was McDonald's. The type of incompetence was functional in 100% of the cases. The average gestational age was 15 weeks. It was found that 85.4% were multiple gestations: 14.6% had late abortions, 11% premature births and another 11% late abortion and premature delivery. According to the gestational age of placement, 53 of them were prophylactic. Only 12 presented early complications, 9 premature ruptures of membranes and 3 cervical tears.
Conclusions: The effect of cervical cerclage as an intervention is important but not the solution to preterm delivery. Our effort must be focused on prevention at all levels. Based on the evidence presented in the bibliography, the measurement of cervical length is the basic tool in our diagnostic practice.
Cervical cerclage is a simple technique, with a high success rate, a low complication rate, and good perinatal results.
KEY WORDS: Cervical incompetence, Cervical cerclage
INTRODUCCIÓN
El cerclaje cervical (CC) o traqueloplastía es la intervención quirúrgica que consiste en la aplicación de una sutura de material no absorbible en el cuello del útero con la finalidad de mantener el orificio cervical interno (OCI) cerrado1.
La indicación principal del cerclaje cervical es la insuficiencia o incompetencia cervical (IC); padecimiento que afecta al 0,5% de las mujeres embarazadas y es responsable del 15-25% de los abortos tardíos (AT) y partos prematuros inmaduros1.
La IC se define como la incapacidad del cérvix de retener una gestación en ausencia de síntomas y signos de contracciones uterinas o trabajo de parto en el segundo trimestre.
El parto inmaduro constituye un problema en salud pública porque implica prematurez y ésta se asocia con un incremento en el riesgo de padecer alteraciones del desarrollo psicomotor y de mortalidad infantil2.
Se pueden distinguir las incompetencias cervicales anatómicas y funcionales. Dentro de las de origen anatómico, podemos diferenciar entre una causa traumática o una congénita3.
- Incompetencia cervical anatómica
- Incompetencias traumáticas
Dilatación cervical mecánica durante el final de la gestación
Laceraciones obstétricas (desgarros cervicales o ítsmicos)
Conización con bisturí frío o con asa de diatermia. - Incompetencias congénitas
Anomalías mullerianas
Deficiencias de colágeno y elastina
Exposición intrauterina al dietilestilbestrol
- Incompetencias traumáticas
- Incompetencia cervical funcional
Se manifiestan en pacientes con antecedentes de abortos tardíos o amenaza de parto pretérmino a repetición sin causa demostrada 3.
Algunos de los factores de riesgo asociados a IC son:
- Antecedente de incompetencia cervical en gestación anterior.
- Infección intraamniótica subclínica.
- Gestación múltiple4.
El diagnóstico de insuficiencia cervical se basa en:
- Historia o antecedentes de dilatación cervical indolora después del primer trimestre con la consecuente pérdida del producto de la gestación típicamente antes de las 24 semanas, sin amenaza de parto o trabajo de parto pretérmino y en ausencia de otra etiología.
- La medición de la longitud cervical en el segundo trimestre de gestación y la identificación de cuello acortado como un marcador ultrasonográfico de insuficiencia cervical. En la población normal, la longitud media del canal cervicales de 30 mm. Su acortamiento se corresponde a valores inferiores a 25 mm.
- Existen otras técnicas que se utilizan para medir longitud cervical fuera de la gestación; sin embargo, la normalidad en sus resultados no puede descartar incompetencia cervical funcional. Éstas son: valoración del cérvix con bujías de Hegar o Pratt (N8), test de elasticidad con balón, uso de bujías graduadas para calcular índice de resistencia cervical 1.
Existen tres tipos de cerclajes, de acuerdo a su indicación:
- Cerclaje primario, indicado por historia obstétrica o profiláctico transvaginal. Es el cerclaje que se realiza en forma electiva en una paciente asintomática, a las 13-14 semanas de gestación con antecedentes de parto pretérmino o aborto tardío (al menos uno) en ausencia de trabajo de parto o desprendimiento de placenta1.
- Cerclaje secundario, indicado por ecografía o terapéutico. Es el cerclaje que se realiza en una paciente asintomática que presenta acortamiento cervical ecográfico (<25 mm longitud cervical) antes de las 24 semanas de gestación en el embarazo actual.
- Cerclaje terciario, de emergencia o indicado por exploración física. Es el cerclaje que se realiza en una paciente con dilatación cervical indolora>2 cm con o sin membranas ovulares expuestas a través del orificio cervical externo (OCE) antes de las 24 semanas de gestación1.
Se conocen diversas técnicas quirúrgicas para la colocación del cerclaje; las más conocidas son: Shirodkar (1955), McDonald (1957) y Espinosa Flores (1965) transvaginales y existen otras transabdominales, entre las que destaca la propuesta por Benson-Durfee en 19757.
- Técnica de Shirodkar
Esta técnica se describió en 1955 y la que se utiliza actualmente es una modificación de la misma. Se realiza apertura de la mucosa cérvicovesical y se rechaza vejiga. De igual manera, apertura de mucosa en fondo de saco posterior y el rechazo de la mucosa. Se realizan 2 pases de aguja, cada uno tomando las caras laterales. El material de sutura es una bandeleta de poliamida3,4.
- Técnica de McDonald modificada de forma secundaria por Hervet.
La técnica de McDonald no requiere disección paracervical. Se realizan 4-5 pases de aguja evitando los vasos. El material de sutura utilizado es un hilo no reabsorbible de poliéster del n.° 3. Y este debe pasar distal a la inserción de los ligamentos úterosacros. El cerclaje de McDonald-Hervet es el más utilizado, debido a su sencillez, su facilidad de aprendizaje y su buena eficacia3,4.
- Técnica de Espinosa Flores
Consiste en la colocación de dos puntos a nivel de los ligamentos cardinales, rodeando el cérvix con el material de sutura con la finalidad de ocluir el OCI. Es la técnica más sencilla y se trata de una modificación simplificada de la técnica de McDonald. Tiene como desventaja que la distancia del cerclaje al OCI es mayor que con otras técnicas.
- Técnica de Benson-Durfee o cerclaje cervicoítsmico
El cerclaje cervicoístmico se realiza en mujeres no embarazadas y consiste en colocar un cerclaje entre las ramas ascendentes y descendentes de la arteria uterina a nivel de la unión entre el cuello y el cuerpo. El acceso es intraabdominal y puede usarse cualquiera de las vías de acceso (laparotomía de Pfannenstiel o bien videolaparoscopia). La principal variante de ésta técnica fue descrita por Mahran, es más simple y puede realizarse durante la gestación, pues no requiere ninguna movilización del útero y no se diseca el espacio intervascular, sino que se rechazan las ramas arteriales en sentido lateral con el dedo para pasar una bandeleta montada en una aguja roma.3 Este tipo de cerclaje generalmente permanece colocado para próximas gestaciones, finalizando la gestación actual por cesárea.
Todas las técnicas quirúrgicas descritas tienen complicaciones; las podemos dividir en precoces y tardías. Entre las precoces se destacan las complicaciones inherentes a la anestesia, la hemorragia (más frecuente con la técnica de Shirodkar y abdominal), la ruptura prematura de membranas (REMP), traumática o reactiva (1-9% y hasta 30% en el cerclaje de urgencia), dolor abdominal, lesiones vesicales y desgarros cervicales1, 2.
Entre las complicaciones tardías se encuentran: riesgo infeccioso hasta un mes después del procedimiento, encontrándose vulvovaginitis, endometritis, absceso placentario y/o corioamnionitis, septicemia materna, flebitis pélvica, peritonitis. Además, desplazamiento de la sutura con posible lesión del cuello, dolor cervical, distocias dinámicas y fibrosis cervical que derivaría en finalización de la gestación por operación cesárea1.
Las contraindicaciones para la realización de un cerclaje son las siguientes:6
- Trabajo de parto de pretérmino en fase activa.
- Evidencia clínica de corioamnionitis.
- Infección vaginal1.
- Sangrado vaginal activo.
- Ruptura prematura de membranas.
- Evidencia de compromiso de la salud fetal.
- Defectos fetales letales.
- Óbito o muerte fetal in útero.
La gestación múltiple constituye un apartado especial. Se ha encontrado escasa y contradictoria evidencia sobre el uso del cerclaje en gestaciones múltiples. Según la bibliografía disponible, no existen beneficios demostrados y sí existe incremento de la morbilidad asociada a la colocación de un cerclaje en embarazos múltiples. Por lo tanto, no se recomienda su uso rutinario9.
Las controversias relacionadas con el CC incluyen efectividad, seguridad y relación riesgo/beneficio tanto para la madre como para el feto. Es por ello que esta técnica tan antigua (descripta por primera vez en el siglo XVII) sigue siendo motivo de discusión en la práctica obstétrica.
La utilidad que finalmente se persigue es la prolongación de la gestación hasta una edad fetal óptima de sobrevida extrauterina; valorando los riesgos materno fetales del procedimiento.
OBJETIVO GENERAL
Describir la experiencia en cerclajes cervicales y resultados obstétricos y perinatales de
pacientes embarazadas con diagnóstico de incompetencia cervical en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de la ciudad de Córdoba, desde el 01 de enero del 2008 al 31 de diciembre del 2018.
OBJETIVOS ESPECÍFICOS
- Conocer el perfil epidemiológico de las pacientes con diagnóstico de incompetencia cervical sometidas a cerclaje.
- Establecer la prevalencia del tipo de cerclajes realizados.
- Determinar complicaciones de la técnica quirúrgica utilizada.
- Determinar la frecuencia de edad gestacional a la que se extrae el cerclaje cervical y sus causas.
- Conocer la edad gestacional a la que nacen los recién nacidos de gestantes portadoras de cerclaje cervical.
PACIENTES, MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo transversal sobre la experiencia en pacientes con diagnóstico de incompetencia cervical intervenidas con cerclaje cervical en el curso de su gestación que hayan recibido asistencia médica en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de la ciudad de Córdoba, desde el 01 de enero del 2008 al 31 de diciembre del 2018.
CRITERIOS DE INCLUSIÓN
- Pacientes embarazadas a las que se les realizó cerclaje cervical en el Hospital Materno Neonatal Ministro Ramón Carrillo.
- Pacientes que finalizaron su gestación en el Hospital Materno Neonatal Ministro Ramón Carrillo y habían sido sometidas a un cerclaje.
CRITERIOS DE EXCLUSIÓN
- Pacientes a las que se le realizó un cerclaje cervical cursando gestación múltiple.
- Pacientes con historia clínica no disponible en la institución.
VARIABLES OPERACIONALES
- Edad: tiempo que tiene un ser vivo desde su nacimiento hasta el presente o un momento determinado. Se clasifican como grupos de riesgo en las edades extremas de la vida, según la Federación Internacional de Ginecología y Obstetricia (FIGO)10:
- menor a 19 años.
- entre 20 y 35 años.
- edad materna avanzada, mayor de 35 años.
- Tipos de incompetencia cervical:
- Incompetencia anatómica: incapacidad del cérvix de retener una gestación en ausencia de síntomas y signos de contracciones uterinas o trabajo de parto en el segundo trimestre, causada por una condición anatómica congénita o traumática.
- Incompetencia funcional: incapacidad del cérvix de retener una gestación en ausencia de síntomas y signos de contracciones uterinas o trabajo de parto en el segundo trimestre, sin datos de traumatismo cervical o de malformación uterina3.
- Tipo de técnica utilizada:
- Técnica de Shirodkar
- Técnica de McDonald
- Técnica de Espinosa Flores
- Técnica de Benson Durfee3,4
- Gestas previas: Se refiere al número de gestaciones previas, sin incluir el embarazo actual11.
- Primigesta: a la mujer en su primer embarazo.
- Multigesta: a la que ha tenido dos o más embarazos.
- Tipo de gestas previas: cómo finalizaron esas gestaciones previas. Se utilizó una clasificación a partir de la Pauta Hospitalaria de Amenaza de Parto Prematuro (2016) y su actualización (2019)18,19.
- Aborto temprano ≤ 17 semanas.
- Aborto tardío entre 17 y 22,6 semanas.
- Parto prematuro entre 23 y 36,6 semanas.
- Parto de término > 37 semanas
- Paridad
- Nulípara: mujer que nunca ha sobrepasado las 20 semanas de gestación. Puede o no haber estado embarazada, pudo haber experimentado un aborto espontáneo o electivo, o un embarazo ectópico12.
- Primípara: es la madre que ha tenido un parto.
- Multípara: es la mujer que ha tenido entre dos y cinco partos.
- Gran multípara: es la que ha tenido más de cinco partos13.
- Edad gestacional al momento de la realización del cerclaje: se expresa en semanas, contadas a partir del primer día de la última menstruación, al día de realización del cerclaje cervical13.
- Edad gestacional al momento de retirar el cerclaje: se expresa en semanas, contadas a partir del primer día de la última menstruación, al día de retiro del cerclaje cervical13.
- Vía de finalización de la gestación:
- Parto vaginal: es el conjunto de fenómenos fisiológicos que determinan y acompañan la expulsión del feto y de los anexos ovulares desde la cavidad uterina al exterior a través del canal del parto13.
- Operación cesárea: es una operación que se realiza para extraer al feto a través de una incisión en la pared abdominal y en el útero13.
- Factores de riesgo: es la característica biológica, social o ambiental que al estar presente, se asocia con un aumento de la probabilidad de que la madre, el feto o el recién nacido puedan sufrir un daño13.
- Incompetencia cervical en gestación anterior: si/no
- Infección intraamniótica subclínica: presencia de microorganismos en la cavidad amniótica, sin manifestaciones clínicas4.
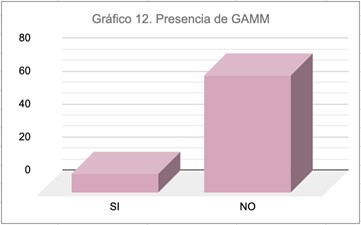
- Exudado vaginal: es la toma de material proveniente de la vagina y el cérvix con la finalidad de identificar la presencia o no de vaginosis bacteriana (presencia de complejo GAMM) 14,15.
- Complicaciones precoces 13
- Hemorragia: es cualquier pérdida de sangre luego del acto quirúrgico
- Ruptura prematura de membranas: solución de continuidad de la membrana corioamniótica antes del inicio del trabajo de parto.
- Lesión vesical: solución de continuidad de la vejiga.
- Desgarro cervical: solución de continuidad traumática del cuello uterino.
- Complicaciones tardías13
- Vulvovaginitis: proceso séptico no invasivo localizado en vagina y vulva.
- Endometritis: es el compromiso séptico del endometrio.
- Corioamnionitis: entidad en la cual los microorganismos, usualmente bacterias, llegan y se multiplican en la cavidad amniótica y se manifiesta como un cuadro clínica con fiebre y dos más de los siguientes: taquicardia materna superior a 100 latidos por minuto, taquicardia fetal mayor a 160 latidos por minuto, irritabilidad uterina (dolor a la palpación abdominal y/o dinámica uterina), leucocitosis materna (más de 15000 leucocitos/mm3) y leucorrea vaginal maloliente16.
- Septicemia materna: gérmenes que han invadido el torrente circulatorio y se multiplican en el mismo.
- Flebitis pélvica: es el compromiso séptico de los vasos sanguíneos pelvianos.
- Peritonitis: invasión de gérmenes en la cavidad peritoneal13.
- Tocolisis y/o antibiótico profilaxis posterior a la colocación del cerclaje cervical o no.
- Semanas de gestación a la finalización (Según método de Capurro): este método valora la edad gestacional del recién nacido mediante exploración de parámetros somáticos y neurológicos. Esto es definido por el médico neonatólogo en el momento de la recepción17.
Los datos fueron obtenidos a partir del parte diario de actividades obstétricas y de las historias clínicas de la institución y la muestra serán las pacientes con diagnóstico de incompetencia cervical intervenidas con cerclaje cervical en el curso de su gestación atendidas en el Hospital Materno Neonatal “Ministro Doctor Ramón Carrillo” de la ciudad de Córdoba, desde el 01 de enero del 2008 al 31 de diciembre del 2018.
Los datos se analizaron a través del software estadístico SPSS, las variables cuantitativas se describieron según medidas de tendencia central y dispersión; y las variables cualitativas como proporciones.
Los autores tendrán absoluta confidencialidad de los datos.
RESULTADOS
Tabla 1. Experiencia del servicio con el CC en 10 años, 2008 al 2018.
|
Total de cerclajes |
82 |
|
Cerclaje profiláctico |
54 |
|
Cerclaje de rescate |
15 |
|
Promedio de edad |
26,9 años (15-39) |
|
Edad de gestación promedio |
15, 11 semanas (9-28) |
El total de los CC incluídos en 10 años fueron 82. Se excluyeron 8 cerclajes realizados en la institución de los cuáles la historia clínica no estaba disponible en el archivo de la misma.
Tabla 2. Perfil epidemiológico materno.
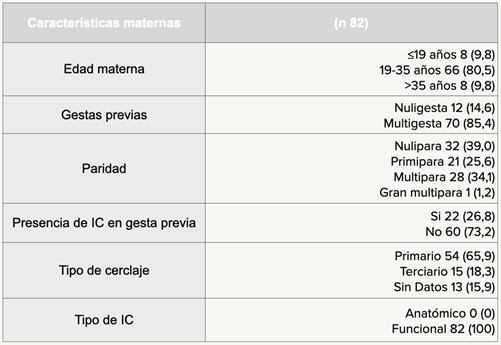
Todas las pacientes se sometieron a un cerclaje de McDonald, con anestesia raquídea, utilizando material de sutura no absorbible de poliéster multifilamento con aguja atraumática. El 100% de las pacientes recibió antibióticos y tocolíticos perioperatorios. En el equipo quirúrgico participó, en el 65% de los casos, un médico residente junto a un médico obstetra.
El tipo de IC fue en el 100% de los casos funcional. No encontrándose en la muestra incompetencias anatómicas a pesar de que una paciente contaba con útero bicorne pero sin anomalías a nivel cervical.
La edad gestacional promedio a la que se realizaron los cerclajes fueron 15 semanas, con un rango entre 9 y 28 semanas.
Tabla 3. Edad Gestacional de Colocación.
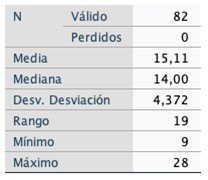
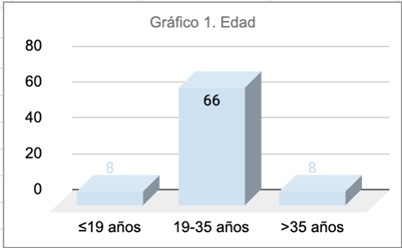
Las pacientes cercladas fueron clasificadas en grupos etarios. De ellas, el 80,5% fueron adultas entre 20 y 35 años (66), 9,8% adolescentes y 9,8% añosas (8).
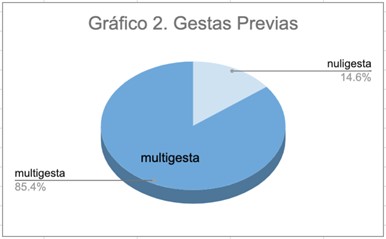
Se encontró que el 14,6% eran nuligestas al momento del cerclaje y el 85,4% multigestas.
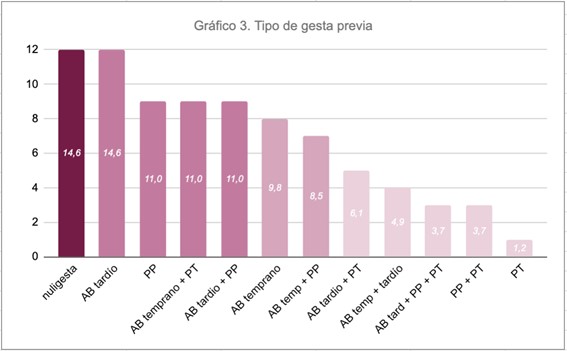
Se categorizó a las pacientes según la pauta hospitalaria de amenaza de parto prematuro y su actualización (2016-2019) en aborto temprano, aborto tardío, parto pretérmino y parto de término18,19. Las pacientes de la muestra presentaban más de un tipo de gesta, por lo tanto se subagruparon. De eso se desprende que: el 14,6% eran nuligestas y el 14,6% tenían abortos tardíos, el 11% partos prematuros y otro 11% aborto tardío y parto prematuro como gestas previas; el 9,8% aborto temprano y el 8,5% aborto temprano y parto prematuro, entre las más frecuentes. Sólo una paciente fue cerclada teniendo como antecedente un parto de término previo.
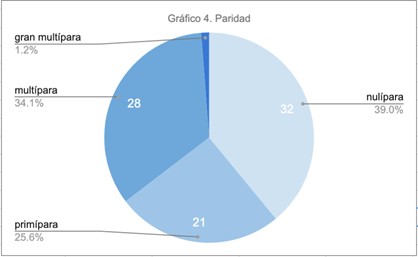
El 39% de las pacientes eran nulíparas y el 25,6% primíparas.
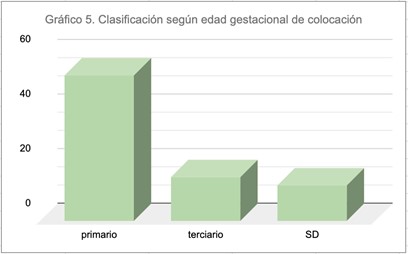
Según la edad gestacional de colocación el 64,6% (53) fueron primarios, secundarios (ninguno de estos en nuestra muestra), terciarios o de rescate el 19,5% (16) y 13 pacientes no pudieron ser categorizadas, por presentar partos de término previos o abortos tempranos, con imposibilidad de determinar incompetencia cervical.
En el grupo de CC primarios, la media de edad gestacional fue de 13,2 semanas y en el grupo de cerclajes de emergencia, de 21,25 semanas.
Del total, 32 pacientes tenían medición de longitud cervical previa a la realización del CC, pero éste método no fue tenido en cuenta a la hora de la indicación.
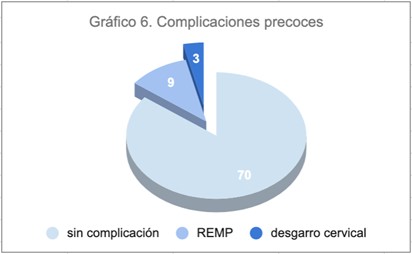
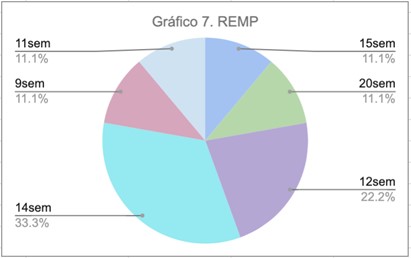
De 82 CC realizados, sólo 12 (14,7%) presentaron complicaciones precoces, 9 rupturas prematuras de membranas y 3 desgarros cervicales. De las 9 pacientes que presentaron REMP, solamente una de ellas había sido sometida a un cerclaje de rescate.
Una paciente presentó una complicación tardía, que fue corioamnionitis y ésta llevó a la finalización de la gestación por parto normal. La paciente había sido cerclada a las 20 semanas de gestación.
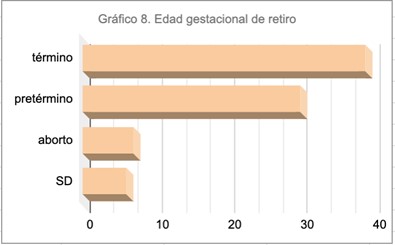
La edad gestacional de retiro fue en un 47,6% de término entre 37 y 38 semanas y en un 36,6% de pretérmino en su mayoría asociado a amenaza de parto prematuro.
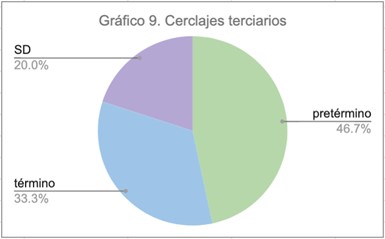
En relación al tipo de cerclaje y la edad gestacional de finalización, los cerclajes terciarios finalizaron en mayor porcentaje prematuramente (46.7%).
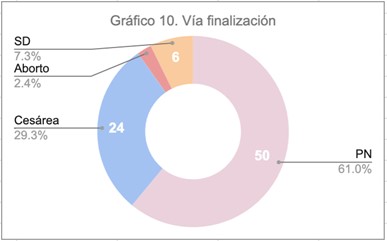
La vía principal de finalización de estas gestaciones fue parto normal en el 61% de los casos (50), seguida de cesárea en un 29,3% (24).
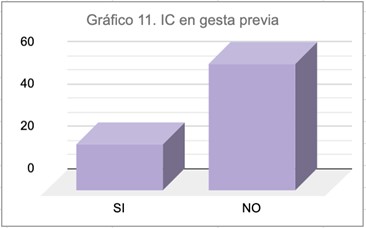
Como factores de riesgo principales en estas pacientes, la insuficiencia itsmicocervical previa se presentó en 22 pacientes y sólo 11 pacientes presentaron vaginosis bacteriana en el curso de la gestación postcerclaje.
10 pacientes utilizaron terapia dual con progesterona vía vaginal diaria.
DISCUSIÓN
Los partos prematuros espontáneos son una de las principales causas de morbilidad y mortalidad perinatal, y tienen un gran impacto en el desarrollo normal de la vida ulterior del niño. Hay 12,9 millones de nacimientos prematuros anualmente en todo el mundo y la tasa está en aumento en países desarrollados, principalmente 20,21 .
La introducción de herramientas prenatales, como el uso de corticoides, neuroprofilaxis y antibióticos en la ruptura prematura de membranas, y postnatales como la utilización de surfactante, terapia ventilatoria más efectiva y nutrición neonatal, mejoraron la supervivencia y disminuyeron la morbilidad neonatal. Por lo tanto, en los últimos años se crearon diversas unidades de trabajo con la finalidad de aplicar medidas preventivas especializadas con el fin de prevenir el parto prematuro y sus principales complicaciones 22.
Un factor predominante en la pérdida del segundo trimestre y el parto pretérmino es la incompetencia cervical, que se estima complica el 0,5-1% de todos los embarazos 20.
Se han adoptado diferentes estrategias para la prevención del parto prematuro, incluida la progesterona vaginal, el pesario cervical, el cerclaje cervical, así como modificaciones del estilo de vida: dejar de fumar, dieta, ejercicio aeróbico y suplementos nutricionales 23.
La evidencia apoya el uso de progesterona vaginal en embarazos únicos con cuello uterino acortado, mientras que el cerclaje cervical parece ser beneficioso sólo en el subgrupo de pacientes con gestaciones únicas con parto prematuro previo espontáneo y longitud cervical menor a 25mm, y no en partos únicos sin parto prematuro previo, ni en gestaciones múltiples 24.
Gluck et al realizó la técnica quirúrgica McDonald, como la desarrollada en el actual trabajo, con el mismo tipo de material de sutura, pero con diferencias en el tipo de anestesia y en el procedimiento participaron siempre obstetras especialistas25.
Bayrak et al coinciden en que la técnica de Mcdonald es la más sencilla de realizar en un cuello acortado y dilatado, sobretodo en cerclajes de emergencia26.
Este mismo equipo israelí, en su investigación entre cerclajes electivos y de emergencia, tuvo como media de edad gestacional 15 semanas de gestación entre ambos grupos, aunque su muestra fue más pequeña26.
Premkumar et al en su estudio de cohorte retrospectivo, demostró que la administración de cefazolina e indometacina en el perioperatorio de la colocación de cerclaje terciario se asoció con una mayor latencia gestacional (mayor a 28 días), así como mayor peso medio al nacer en comparación con mujeres a las que no se les administró. En comparación al presente estudio, en el que se utilizó cefazolina e indometacina en el perioperatorio en el 100% de la pacientes, no podemos diferenciar si hay una diferencia significativa entre su uso o no uso, entre los distintos tipos de cerclaje y la latencia gestacional27.
Vasudeva et al al comparar cerclaje de emergencia con cerclaje electivo en sus dos primeros años de servicio, encontró que la edad gestacional media en el momento de la inserción del cerclaje fue de 15 + 6 semanas en el grupo electivo en comparación con 19 + 6 semanas en el grupo de emergencia. En este trabajo coincide la media de edad gestacional en el momento de inserción del cerclaje en general. Pero si se compara a cada grupo por separado, la media es dos semanas más temprana28.
El grupo de Diamant et al de Israel, al estudiar la seguridad y efectividad del CC en el segundo trimestre tardío, dividió a las pacientes de acuerdo a la edad y encontró que el mayor porcentaje de pacientes pertenecía al grupo entre 21 y 35 años, como la presente población de estudio29.
En su población de estudio, aproximadamente el 90% de las mujeres que se sometieron a un cerclaje de emergencia finalizó la gestación después de las 34 semanas, de ellas la mayoría a término (68,9%) a diferencia de los resultados actual trabajo29.
Distintos grupos de investigación, como Mercer et al mostraron que los pacientes con parto prematuro espontáneo recurrente tienen más probabilidades de tener índices de masa corporal más bajos, cérvix más cortos y puntaje de Bishop más avanzados temprano en el embarazo que las mujeres con parto prematuro espontáneo aislado. De acuerdo con esto, los resultados expresados en el presente no son concluyentes: 21 pacientes tenían como antecedente aborto tardío o parto prematuro recurrente, 11 la combinación de ambos, y el resto presentó resultados variables. Puede que la recolección de los datos no haya sido la adecuada o los datos no estuvieran claramente expresados en la base de datos y ésto signifique la no obtención de datos certeros30.
En cuanto a la vía de finalización de la gestación, Diamant et al., encontró que no hay diferencias entre los grupos, de cerclaje electivo y cerclaje de emergencia, con respecto a la tasa de éxito de parto vaginal. Este estudio confirma estos hallazgos en términos de parto vaginal exitoso y seguridad del procedimiento tanto en condición electiva como emergente29.
En el presente trabajo se describe la experiencia los últimos diez años de la institución en cerclajes, donde se realizaron 82 procedimientos, de ellos, 32 tenían medición previa de longitud cervical por ultrasonido, pero éste método no fue tenido en cuenta a la hora de clasificar a la paciente en el tipo de incompetencia, a la vista de los resultados, ninguno de los cerclajes fue secundario o indicado por ecografía. Berghella et al demostró en sus trabajos que ya existe evidencia de que el cerclaje indicado por la historia obstétrica puede ser reemplazado de manera segura por el cerclaje basado en la detección de la longitud del cuello uterino. Mujeres con parto pretérmino espontáneo y gestación simple pueden acceder a un cribado seguro y eficaz con ecografía transvaginal. Es plausible que las mujeres con un parto prematuro previo con un acortamiento de la longitud cervical indolora de menos de 25 mm en el embarazo posterior antes de las 24 semanas de gestación tienen un componente clínicamente significativo de insuficiencia cervical, y por eso es beneficioso el cerclaje31.
En cuanto a las complicaciones de la técnica, Olatunbosun y Dick describen a la ruptura prematura de membranas como la complicación más frecuente (1-30%). Luego las contracciones uterinas, prevenibles con tocolíticos, el dolor abdominal, las lesiones vesicales y los desgarros cervicales, descriptos por Fuchs et al. Este trabajo encontró similares resultados, ruptura prematura de membranas como complicación más frecuente, seguida de desgarro cervical, en un bajo porcentaje de casos (11 y 3,7%, respectivamente)32,33.
La principal limitación de este trabajo fue la recolección primaria de datos, que se realizó a partir del parte diario quirúrgico de actividades y luego de las historias clínicas disponibles en la institución. Los datos no se encontraban codificados, hubo variaciones en los mismos y muchos de ellos estaban ausentes.
CONCLUSIÓN
El efecto del cerclaje cervical como intervención es importante pero claramente no es la solución al problema del nacimiento pretérmino. Nuestro mayor esfuerzo debe estar puesto en la prevención en todos sus niveles. En base a la evidencia expuesta en la bibliografía, la medición de la longitud cervical debe ser una herramienta básica en nuestra práctica de diagnóstico, para poder predecir el riesgo de parto pretérmino que esa gestante tendrá y así determinar cuál será la mejor estrategia terapéutica en la prevención del parto.
El CC es una técnica sencilla, con alta tasa de éxito, baja tasa de complicaciones y con buenos resultados perinatales.
BIBLIOGRAFÍA
- ACOG Practice Bulletin No.142: Cerclage for the management of cervical insufficiency. Obstet Gynecol. 2014 Feb;123(2 Pt 1):372-9
- Indicaciones y manejo del cerclaje cervical. México: Instituto Mexicano de Seguro Social, 2011.
- Fuchs F, Deffieux X, Senat M-V, Gervaise A, Faivre E, Frydman R, Fernandez H. Técnicas quirúrgicas de cerclaje del cuello uterino. Elsevier Masson. 2010. E-41-895
- Murillo C, Cobo T, Ferrero S, Ponce J, Palacio M. Cerclaje Uterino. Hospital Clínic. Hospital Sant Joan de Déu. Universitat de Barcelona. 2018
- Brown R, Gagnon R, Delisle MF. Cervical insufficiency and cervical cerclage. J Obstet Gynaecol Can 2013;35(12):1115–1127
- RCOG. Cervical cerclage. Green-Top Guideline Nº60. May 2011
- Menocal-Tobías G, Herrería-Canedo T, Neri-Mendez C. Cerclaje de urgencia: experiencia institucional. Perinatol Reprod Hum 2001;15:188-94
- Lattus J, Catalán A, Paredes A, Hidalgo M, De Langue B, Narváez P, Riquelme R, Herrera F. Cerclaje cervical transvaginal de rescate con técnica de McDonald, experiencia del servicio en 11 años. Rev. Obstet. Ginecol. Hosp. Santiago Oriente Dr. Luis Tisné Brousse 2013; Vol 8 (2): 69-79
- Roman AS, et al. Prophylactic cerclage in the management of twin pregnancies. Am J Perinatol. 2013 Oct;30(9):751-4
- Hamilton BE, Martin JA, Ventura SJ. Births: preliminary data from 2007. Natl Vital StatRep 2009; 57:1-23.
- Fescina RH, De Muccio B, Martínez G, Díaz Rossello JL, Mainero L, Rubino M.Sistema Informático Perinatal (SIP): historia clínica perinatal. Instrucciones de llenado y definición de términos. 2da edición. Montevideo: CLAP/SMR, 2011.
- Cunningham FG, Leveno JK, Bloom SL, Hauth JC, Rouse DJ, Spong CY. Williams. Obstetricia. 23va Edición. Mc Graw Hill Education. Distrito Federal, México. 2011
- Pérez Sanchez A, Donoso Siña E. Pérez Sánchez Obstetricia. 4ta Edición. Mediterráneo. Santiago de Chile, Chile. 2011
- Mercer BM. Preterm premature rupture of the membranes. Obstet Gynecol 2003;101:178-93
- ACOG Practice Bulletin No. 80. Premature rupture of membranes. Clinical management guidelines for obstetrician-gynecologists. April 2007.
- Palacio M, Cobo T, Plaza A. Sospecha de corioamnionitis y corioamnionitis clínica. Unitat de Prematuritat. Servei de Medicina Maternofetal. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia. Hospital Clínic de Barcelona. 2012
- Protocolo de Atención del Recién Nacido de Bajo Riesgo Parte 5 https://www.paho.org/nic/index.php?option=com_docman
- Departamento de Tocoginecología Clínica. Pauta N°01. Amenaza de Parto Prematuro. Año 2016.
- Actualización 2019 Pauta Amenaza de Parto Prematuro, Departamento de Tocoginecología Clínica.
- Szmulewicz, C, Neveu, ME, Vigoureux, S, Fernandez, H, & Capmas, P. (2019). Emergency vaginal cervico-isthmic cerclage. Journal of Gynecology Obstetrics and Human Reproduction.
- Hezelgrave NL, Watson HA, Ridout A, Diab F, Seed PT, Chin-Smith E, Tribe RM, Shennan AH. Rationale and design of SuPPoRT: a multi-centre randomised controlled trial to compare three treatments: cervical cerclage, cervical pessary and vaginal progesterone, for the prevention of preterm birth in women who develop a short cervix. BMC Pregnancy Childbirth. 2016 Nov 21;16(1):358.
- Ferrero S, Cobo T, Murillo C, Palacio M. Manejo de la paciente con riesgo de parto pretérmino. Hospital Clínic. Hospital Sant Joan de Déu. Universitat de Barcelona. Última actualización 2019.
- Saccone, G, Maruotti, GM, Giudicepietro, A, & Martinelli, P. (2017). Effect of Cervical Pessary on Spontaneous Preterm Birth in Women With Singleton Pregnancies and Short Cervical Length. JAMA, 318(23), 2317.
- Berghella V, Ciardulli A, Rust OA, To M, Otsuki K, Althuisius S, Nicolaides K, Roman A, Saccone G. Cerclage for Short Cervix on Ultrasound in Singleton Gestations without Prior Spontaneous Preterm Birth: a Systematic Review and Meta-analysis of Trials using individual patient-level data. Ultrasound Obstet Gynecol.
- Gluck, O, Mizrachi, Y, Ginath, S, Bar, J, & Sagiv, R (2016). Obstetrical outcomes of emergency compared with elective cervical cerclage. The Journal of Maternal-Fetal & Neonatal Medicine, 30(14), 1650–1654.
- Bayrak, M, Gul, A, & Goynumer, G. (2017). Rescue cerclage when foetal membranes prolapse into the vagina. Journal of Obstetrics and Gynaecology, 37(4), 471–475.
- Premkumar A, Sinha N, Miller ES, Peaceman AM. Perioperative Use of Cefazolin and Indomethacin for Physical Examination-Indicated Cerclages to Improve Gestational Latency. Obstet Gynecol. 2020 Jun;135(6):1409-1416.
- Vasudeva, N, Reddington, C, Bogdanska, M, & De Luca, L. (2018). Emergency versus Elective Cervical Cerclage: An Audit of Our First Two Years of Service. BioMed Research International, 2018, 1–5.
- Diamant, H, Mastrolia, SA, Weintraub, AY, Sheizaf, B, Zilberstein, T, & Yohay, D. (2018). Effectiveness and safety of late midtrimester cervical cerclage. The Journal of Maternal-Fetal & Neonatal Medicine, 1–5.
- McManemy J, Cooke E, Amon E, Leet T. Recurrence risk for preterm delivery. Am J Obstet Gynecol. 2007 Jun;196(6):576.e1-6; discussion 576.e6-7.
- Berghella, V, Rafael, TJ, Szychowski, JM, Rust, OA, & Owen, J. (2011). Cerclage for Short Cervix on Ultrasonography in Women With Singleton Gestations and Previous Preterm Birth. Obstetrics & Gynecology, 117(3), 663–671.
- Olatunbosun OA, Dyck F. Cervical cerclage operation for a dilated cervix. Obstet Gynecol. 1981 Feb;57(2):166-70. PMID: 7465119.
- Fuchs, F, Deffieux, X, Senat, M-V, Gervaise, A, Faivre, E, Frydman, R, & Fernandez, H. (2010). Técnicas quirúrgicas de cerclaje del cuello uterino. EMC - Ginecología-Obstetricia, 46(4), 1–12.
1Residente Especialidad Tocoginecologia.
2Instructor Docente Especialidad Tocoginecologia.
3Médica del Servicio de Tocoginecologia.
4Jefa de Internado del Servicio de Tocoginecología.
5Jefe de Departamento de Tocoginecologia